Прокаинамид
Эта статья нарушает правило о недопустимости инструкций в энциклопедических статьях. |
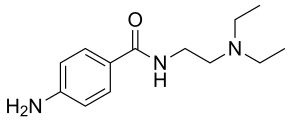
Прокаинамид (новокаинамид) — лекарственное средство, антиаритмический препарат Ia класса, оказывает мембраностабилизирующее действие.
| Прокаинамид | |
|---|---|
| Procainamide | |
 | |
| Химическое соединение | |
| ИЮПАК | 4-Амино-N-[2-(диэтиламино)этил]бензамид (в виде гидрохлорида) |
| Брутто-формула | C13H21N3O |
| Молярная масса | 235.325 г/моль |
| CAS | 51-06-9 |
| PubChem | 4913 |
| DrugBank | APRD00509 |
| Состав | |
| Классификация | |
| АТХ | C01BA02 |
| Фармакокинетика | |
| Биодоступн. | 85% (oral) |
| Связывание с белками плазмы | 15 to 20 % |
| Метаболизм | печень (CYP2D6-mediated) |
| Период полувывед. | ~ от 2.5 до 4.5 часов |
| Экскреция | Почки |
| Лекарственные формы | |
| раствор для внутривенного и внутримышечного введения, раствор для инъекций, таблетки | |
| Способы введения | |
| IV, IM, oral | |
| Другие названия | |
| Новокаинамид, Прокаинамид | |
История
правитьПрокаинамид был одобрен FDA США 2 июня 1950 года под торговой маркой Pronestyl В связи с потерей Индонезии в Второй мировой войны, источника для хинного алкалоида, предшественник хинидин, потребление препарата было сильно уменьшено. Это привело к исследованию новых антиаритмических лекарств. В результате, было найдено что прокаин имеет аналогичные сердечные эффекты, как хинидин .[1] В 1936 году он был исследован Маутцем, что, применяя его непосредственно на миокард, желудочковый порог для электрической стимуляции был изменен
Фармакологическое действие
правитьАнтиаритмический препарат Ia класса, оказывает мембраностабилизирующее действие. Тормозит входящий быстрый ток Na+, снижает скорость деполяризации в фазу 0. Угнетает проводимость, замедляет реполяризацию. Снижает возбудимость миокарда предсердий и желудочков. Увеличивает длительность эффективного рефрактерного периода потенциала действия (в пораженном миокарде — в большей степени). Замедление проводимости, которое наблюдается независимо от величины потенциала покоя, больше выражено в предсердиях и желудочках, меньше — в AV узле. Непрямой м-холиноблокирующий эффект, по сравнению с хинидином и дизопирамидом, выражен меньше, поэтому парадоксального улучшения AV проводимости обычно не отмечается. Влияет на фазу 4 деполяризации, снижает автоматизм интактного и пораженного миокарда, угнетает функцию синусного узла и эктопических водителей ритма у некоторых больных. Активный метаболит — N-ацетилпрокаинамид (N-АПА) обладает выраженной активностью антиаритмических лекарственных средств III класса, удлиняет продолжительность потенциала действия. Обладает слабым отрицательным инотропным эффектом (без существенного влияния на минутный объем кровообращения). Имеет ваголитические и вазодилатирующие свойства, что обусловливает тахикардию и снижение артериального давления, общего периферического сосудистого сопротивления. Электрофизиологические эффекты проявляются в уширении комплекса QRS и удлинении интервалов P-Q и Q-T. Время достижения максимального эффекта при приеме внутрь 60-90 мин, при внутривенном введении — немедленно, при внутримышечном — 15-60 мин.
Фармакокинетика
правитьАбсорбция — до 95 %, быстрая. Биодоступность — 85 %, связь с белками плазмы — 15-20 %. TCmax при пероральном приеме — 1-2 ч, Cmax в плазме — 10 мкг/мл. Проникает через гемато-энцефалический барьер и плацентарный барьер, секретируется с грудным молоком. Имеет эффект «первого прохождения», метаболизируется в печени с образованием активного метаболита — N-АПА. Около 25 % введенного прокаинамида превращается в указанный метаболит, однако при быстром ацетилировании или при хронической почечной недостаточности превращению подвергается 40 % дозы. При хронической почечной недостаточности или хронической сердечной недостаточности метаболит быстро накапливается в крови до токсических концентраций, при этом концентрация прокаинамида остается в допустимых пределах. T½ — 2.5-4.5 ч; при хронической почечной недостаточности — 11-20 ч; N-АПА — около 6 ч. Выводится почками (50-60 % в неизмененном виде), с желчью. Прокаинамид и N-АПА выводятся при гемодиализе, но не при перитонеальном диализе.
Показания
правитьНаджелудочковые аритмии: мерцание и/или трепетание предсердий (в том числе пароксизмальное), тахикардия (в том числе синдром WPW), предсердная экстрасистолия, желудочковые аритмии (тахикардия, желудочковая экстрасистолия).
Противопоказания
правитьГиперчувствительность, AV блокада II—III ст. (за исключением случаев применения электрокардиостимулятора), трепетание или мерцание желудочков, аритмии на фоне интоксикации сердечными гликозидами, лейкопения.
C осторожностью
правитьИнфаркт миокарда, блокада ножек пучка Гиса, миастения, печеночная и/или почечная недостаточность, системная красная волчанка (в том числе в анамнезе), бронхиальная астма, декомпенсированная хроническая сердечная недостаточность, желудочковая тахикардия при окклюзии коронарной артерии, хирургические вмешательства (в том числе хирургическая стоматология), удлинение интервала Q-T, артериальная гипотензия, выраженный атеросклероз, миастения, пожилой возраст.
Форма выпуска и режим дозирования
правитьПрокаинамид вводят внутривенно, внутримышечно или перорально. Взрослым. Для внутривенного введения выпускают 5 мл ампулы с раствором 100 мг/мл. Содержимое ампулы разводят в 0,9 % растворе NaCl или 5 % растворе декстрозы и медленно вводят со скоростью не более 50 мг/мин под контролем артериального давления и ЭКГ. При необходимости повторяют введение в той же дозе каждые 5 мин, до достижения эффекта или до суммарной дозы 1000 мг. Для предупреждения повторного развития аритмии можно проводить инфузию со скоростью 2-6 мг/мин. После купирования аритмии для поддержания эффекта возможно внутримышечное введение — по 0.5-1 г (до 2-3 г/сут), однако предпочтительнее пероральный или внутривенный пути введения.
Для перорального введения выпускают таблетки по 250 мг. При предсердных нарушениях ритма, не требующих неотложной терапии, нагрузочная доза — 1.25 г, затем 0.75 г каждые 1-2 ч при необходимости и с учётом переносимости по 0.5-1 г каждые 2-3 ч. Поддерживающая доза — 0.5-1 г, в зависимости от эффективности и переносимости, каждые 4-6 ч. При желудочковых нарушениях ритма, не требующих неотложной терапии, нагрузочная доза — 50 мг/кг/сут в 8 разделенных дозах (каждые 3 ч), при необходимости дозу корректируют. Таблетки пролонгированного действия — поддерживающая доза при наджелудочковой аритмии: внутрь, 1 г каждые 6 ч; при желудочковой аритмии — 50 мг/кг/сут в 4 разделенных дозах (каждые 6 ч), при необходимости дозу корректируют. При переходе на пероральный путь введения после прекращения внутривенной инфузии, первая доза назначается через 3-4 ч. Максимальная поддерживающая доза для взрослых — 6 г/сут. Дети. Внутрь, по 12.5 мг/кг или 375 мг/м2 поверхности тела 4 раза в сутки. При ХПН интервал между приемом доз составляет 4 ч (КК (клиренс креатинина) более 50 мл/мин), 6-12 ч (КК 10-50 мл/мин), 12-24 ч (КК менее 10 мл/мин). При хронической сердечной недостаточности II—III ст. суточная доза снижается на 25 %. Если пропущена доза, её следует принять как можно скорее в течение 2 ч (4 ч для таблеток пролонгированного действия); не принимать, если обнаружено позднее; не удваивать дозы.
Побочные эффекты
правитьСо стороны нервной системы: галлюцинации, депрессия, миастения, головокружение, головная боль, судороги, психотические реакции с продуктивной симптоматикой, атаксия.
Со стороны пищеварительной системы: горечь во рту.
Со стороны органов кроветворения и системы гемостаза: при длительном применении — угнетение костномозгового кроветворения (лейкопения, тромбоцитопения, нейтропения, агранулоцитоз, гипопластическая анемия), гемолитическая анемия с положительной пробой Кумбса.
Со стороны органов чувств: нарушения вкуса.
Со стороны сердечно-сосудистой системы: снижение артериального давления, желудочковая пароксизмальная тахикардия. При быстром внутривенном введении возможны коллапс, нарушение предсердной или внутрижелудочковой проводимости, асистолия.
Аллергические реакции: кожная сыпь.
Прочие: при длительном применении — лекарственная красная волчанка (у 30 % больных при длительности терапии более 6 мес). Вероятны микробные инфекции, замедление процессов заживления и кровоточивость дёсен в связи с риском лейкопении и тромбоцитопении.
Передозировка
правитьСимптомы: спутанность сознания, олигурия, обморочные состояния, сонливость, сильное головокружение (особенно у больных пожилого возраста), учащенное или неритмичное сердцебиение, тошнота, рвота, диарея, потеря аппетита, снижение амплитуды комплекса QRS и зубца Т, снижение артериального давления, коллапс, AV блокада, желудочковая пароксизмальная тахикардия, асистолия.
Лечение: если принято недавно — промывание желудка, применение лекарственных средств, закисляющих мочу; гемодиализ; при снижении артериального давления — введение норэпинефрина или фенилэфрина.
Особые указания
правитьПринимать на «пустой» желудок (за 1 ч до еды или через 2 ч после еды), запивая стаканом воды для более быстрого всасывания или с пищей или с молоком для предупреждения раздражения слизистой оболочки желудка; для таблеток пролонгированного действия — глотать целиком, не разламывать, не раздавливать, не разжевывать. Перед внутривенном применением необходимо разбавлять, вводить со скоростью не выше 50 мг/мин; следует принимать лишь в условиях стационара. При проведении терапии необходимо проводить контроль артериального давления, ЭКГ, формулы периферической крови, особенно количества лейкоцитов (каждые 2 нед в течение первых 3 мес терапии, далее с более длительными интервалами). После продолжительной поддерживающей терапии примерно у 80 % больных отмечается повышение титра антиядерных антител, наиболее часто через 1-12 мес после начала терапии (в связи с чем при появлении симптомов, сходных с системной красной волчанкой, необходимо периодически определять титр антинуклеарных антител). Лейкопения более вероятна при использовании лекарственных форм пролонгированного действия, особенно после операции на сердце или сосудах. Обычно отмечается в первые 3 мес терапии (формула крови восстанавливается через несколько недель после отмены). При использовании у детей для поддержания терапевтических концентраций могут потребоваться более высокие дозы; у людей пожилого возраста более вероятно развитие гипотензии. Необходима осторожность при интерпретации результатов лабораторных исследований (возможное влияние на результаты тестов). При назначении во время беременности существует потенциальный риск развития артериальной гипотензии у матери, что может привести к маточно-плацентарной недостаточности. В период лечения необходимо соблюдать осторожность при вождении автотранспорта и занятии др. потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Взаимодействие
правитьУсиливает эффект антиаритмических, гипотензивных, холиноблокирующих и цитостатических лекарственных средств, миорелаксантов, побочные эффекты тозилата бретилия. При одновременном применении с антигистаминными лекарственными средствами могут усиливаться атропиноподобные эффекты; с пимозодом — удлинение интервала Q-T. Снижает активность антимиастенических лекарственных средств. Циметидин снижает почечный клиренс прокаинамида и удлиняет T1/2. При комбинированной терапии с антиаритмическими лекарственными средствами III класса риск развития аритмогенного эффекта возрастает. Лекарственные средства, угнетающие костномозговое кроветворение, увеличивают риск миелосупрессии.
Примечания
править- ↑ MJA Walker: Antiarrhythmic drug research. Br J Pharmacol 2006;147;S222-S231. doi: 10.1038/sj.bjp.0706500