Нуткракер синдром (также синдром Орехокола ( NCS ) или синдром Щелкунчика) чаще всего возникает в результате сдавления левой почечной вены (LRV) между брюшной аортой (AA) и верхней брыжеечной артерией (SMA), хотя существуют и другие варианты.[1][2] Название происходит от того факта, что в сагиттальной и/или поперечной плоскости верхняя бедренная артерия и правая артерия (при некоторой доле воображения) напоминают орехокола, раздавливающего орех (почечную вену).
| Нуткракер синдром (Синдром Щелкунчика) | |
|---|---|
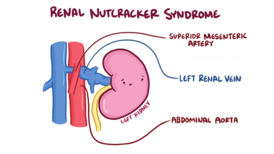 Синдром Щелкунчика возникает из-за компрессии(сдавливания) левая почечная вена между брюшная аорта и верхняя брыжеечная артерия. Синдром Щелкунчика возникает из-за компрессии(сдавливания) левая почечная вена между брюшная аорта и верхняя брыжеечная артерия. |
Существует широкий спектр клинических проявлений, а диагностические критерии четко не определены, что часто приводит к запоздалой или неправильной диагностике.[1] Первое клиническое сообщение о феномене Щелкунчика появилось в 1950 году.[3]
Это состояние не следует путать с синдромом верхней брыжеечной артерии, при котором происходит сдавление третьей части двенадцатиперстной кишки верхней брыжеечной артерией и аортой.
Признаки и симптомы
правитьВсе признаки и симптомы НКС обусловлены обструкцией оттока левой почечной вены. Сдавление вызывает гипертензию почечной вены, что приводит к гематурии (которая может привести к анемии ) [4] и боли в животе (классически боль в левом боку или в области таза ).[5] Боль в животе может уменьшиться или усилиться в зависимости от положения тела.[5] У пациентов также может наблюдаться ортостатическая протеинурия или наличие белка в моче в зависимости от того, как они сидят или стоят.[6]
Поскольку левая гонадная вена дренируется через левую почечную вену, это также может привести к боли в левом яичке [7] у мужчин или боли в левом нижнем квадранте у женщин, особенно во время полового акта и во время менструации.[8] Иногда отек гонадных вен может привести к синдрому яичниковых вен у женщин. Тошнота и рвота могут возникнуть из-за сдавления вен брюшной полости .[7] Необычным проявлением NCS является образование варикоцеле и варикозное расширение вен нижних конечностей.[9] Другое клиническое исследование показало, что синдром щелкунчика часто встречается у пациентов с варикоцеле, и, возможно, синдром щелкунчика следует регулярно исключать как возможную причину варикоцеле и тазового застоя.[10] У женщин гипертония в левой гонадной вене также может вызывать усиление боли во время менструации.[10]
Причина
правитьВ нормальной анатомии LRV (левая почечная вена) проходит между SMA (верхней брыжеечной артерией) и AA (брюшной аортой) .[8] Иногда LRV проходит позади AA и впереди позвоночника. NCS подразделяется на основе того, как проходит LRV, при этом передняя NCS представляет собой захват верхней брыжеечной артерией и AA, а задняя NCS представляет собой сдавление AA и позвоночником.[8] NCS может быть вызван и другими причинами, такими как сдавление раком поджелудочной железы, забрюшинными опухолями и аневризмами брюшной аорты.[8] Хотя существуют и другие подтипы, эти причины встречаются реже по сравнению с захватом SMA и AA.[8] Пациенты с NCS, как правило, имеют высокий и худой рост, так как это может привести к уменьшению разрыва между SMA и AA для LRV.[11]
Диагноз
правитьСиндром Щелкунчика диагностируется с помощью таких методов визуализации, как допплеровское ультразвуковое исследование (ДУИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и флебография.[12] Выбор метода визуализации — это поэтапный процесс. DUS является первоначальным выбором после клинического подозрения, основанного на симптомах. Для последующего наблюдения используются КТ и МРТ, а если необходимо дополнительное подтверждение, то для подтверждения используется венография.[12]
Ультразвуковая допплерография
правитьХотя способность обнаруживать компрессию почечной вены зависит от положения пациента во время сканирования, ультразвуковое исследование с помощью ультразвукового исследования с ДУИ рекомендуется в качестве первоначального метода скрининга, поскольку оно обладает высокой чувствительностью (69–90%) и специфичностью (89–100%). Дуговое ультразвуковое исследование (ДУС) измеряет переднезадний диаметр, а пиковая систолическая скорость, которая по крайней мере в четыре раза выше, чем у несжатой вены, указывает на некомпрессионный синдром.[6]
КТ и МРТ
правитьВпоследствии можно использовать КТ и МРТ для подтверждения компрессии АА и ВБА с комплексными измерениями брюшной сосудистой сети. На снимках КТ часто можно увидеть «симптом клюва» из-за компрессии ЛПЖ. Однако КТ и МРТ не могут продемонстрировать поток крови в сдавленной вене. Эти два метода могут быть использованы для подтверждения других признаков некроза яичников, таких как обратный приток крови в яичниковые вены.[6][11]
Венография
правитьЕсли необходимо дополнительное подтверждение, в качестве золотого стандарта диагностики синдрома щелкунчика используется венография. Средний градиент ренокавального оттока >3 мм рт. ст. считается диагностическим. Хотя этот метод продолжает оставаться золотым стандартом, значения у здоровых людей могут значительно различаться, что приводит к тому, что некоторые измерения у пациентов с NCS будут аналогичны измерениям у здоровых людей.[12] Это может быть отчасти связано с компенсаторными механизмами в сосудистой системе в результате повышенного артериального давления. Инвазивный характер процедуры является еще одним фактором, который следует учитывать при сравнении с ультразвуковым исследованием (DUS) и КТ/МРТ как методами визуализации.[8]
Дифференциальная диагностика
править- Синдром тазового застоя
- Камни в почках
- Синдром Мей-Тернера
- Злокачественные новообразования мочеполовой системы
- Синдром гематурии с болью в пояснице [13]
Уход
правитьЛечение зависит от тяжести заболевания и симптомов. Помимо консервативных мер, более инвазивные методы лечения включают эндоваскулярное стентирование,[5] реимплантацию почечной вены [14] и эмболизацию гонадной вены . Решение о консервативном и хирургическом лечении зависит от тяжести симптомов.[12] Консервативное лечение применяется, если пациент — ребенок и гематурия легкая.[11] Напротив, более серьезные симптомы, такие как снижение функции почек, боль в боку и анемия, лечатся хирургическим вмешательством.[11]
Консервативное (традиционное) лечение
правитьКонсервативное лечение рекомендуется у детей, поскольку дальнейший рост может привести к увеличению ткани в области развилки между верхней брыжеечной артерией и наружной артерией, что обеспечит пространство для беспрепятственного прохождения крови по левому венозному руслу.[12] Лечение в этом случае заключается в увеличении веса с целью наращивания большего количества жировой ткани и уменьшения компрессии. Венозная кровь также может быть направлена в вены, образованные в результате более высокого кровяного давления, что может способствовать облегчению симптомов у людей по мере их старения.[12] Было установлено, что у 75% пациентов-подростков симптомы исчезли через два года. Лекарства, снижающие артериальное давление, такие как ингибиторы АПФ, также могут использоваться для уменьшения протеинурии.[12]
Хирургическое лечение
правитьОткрытые и лапароскопические операции
правитьСуществует несколько различных процедур для управления NCS, включая:
- Транспозиция LRV: LRV перемещается выше в брюшную полость и реимплантируется в нижнюю полую вену (НПВ), чтобы она больше не сдавливалась.[6]
- Транспозиция гонадных вен: гонадные вены соединяются с нижней полой веной (НПВ) для уменьшения количества крови, застаиваемой в малом тазу.[6]
- Ренокавальное шунтирование с подкожной веной: сегмент большой подкожной вены используется в качестве второго соединения между левой подкожной веной и нижней полой веной для снижения нарастания давления.[6]
- Аутотрансплантация почки: перенос почки из ее первоначального места в организме в другое место для предотвращения венозной компрессии.[6]
Транспозиция LRV является наиболее распространенной процедурой, за которой следует аутотрансплантация почки и шунтирование LRV.[6] Во всех случаях открытых процедур данные для долгосрочного наблюдения ограничены. Что касается транспозиции LRV, большинство пациентов отметили улучшение симптомов через 70 месяцев после процедуры.[6]
Лапароскопические процедуры включают лапароскопическое сплено-ренальное венозное шунтирование и лапароскопическую транспозицию LRV-IVC.[12] Они встречаются реже, чем открытые процедуры, но результаты таких процедур аналогичны результатам открытых процедур.[12] Хотя роботизированная хирургия возможна, данные о роботизированных процедурах относительно результатов и экономической эффективности ограничены.[12]
Эндоваскулярные процедуры
правитьЭндоваскулярные вмешательства подразумевают использование стентов для улучшения кровотока в области сдавления ЛПЖ.[12] После катетеризации проводится венография для визуализации сосудистой сети, которая может подтвердить диагноз NCS перед стентированием.[12] После стентирования у 97% пациентов наблюдалось улучшение симптомов к шестому месяцу после процедуры, а долгосрочное наблюдение не выявило рецидива симптомов через 66 месяцев. Хотя это менее инвазивно, риски включают неправильное размещение стента, а также смещение стента и его миграцию в правое предсердие.[12] Кроме того, после стентирования пациенты должны проходить антикоагулянтную терапию в течение трех месяцев.[12]
См также
правитьПримечания
править- ↑ 1 2 Kurklinsky AK, Rooke TW (June 2010). "Nutcracker phenomenon and nutcracker syndrome". Mayo Clinic Proceedings. 85 (6): 552—9. doi:10.4065/mcp.2009.0586. PMC 2878259. PMID 20511485.
- ↑ Sugimoto I, Takashi O, Ishibashi H, Takeuchi N, Nagata Y, Honda Y (2001). "Left Renal Vein Entrapment Syndrome (Nutcracker Syndrome) treated with Left Renal Vein Transposition". JNP J Vasc Surg. 10: 503—7.
- ↑ Kurklinsky, Andrew K.; Rooke, Thom W. (June 2010). "Nutcracker Phenomenon and Nutcracker Syndrome". Mayo Clinic Proceedings. 85 (6): 552—559. doi:10.4065/mcp.2009.0586. ISSN 0025-6196. PMC 2878259. PMID 20511485.
- ↑ Oteki T, Nagase S, Hirayama A, Sugimoto H, Hirayama K, Hattori K, Koyama A (July 2004). "Nutcracker syndrome associated with severe anemia and mild proteinuria". Clinical Nephrology. 62 (1): 62—5. doi:10.5414/CNP62062. PMID 15267016.
- ↑ 1 2 3 Barnes RW, Fleisher HL, Redman JF, Smith JW, Harshfield DL, Ferris EJ (October 1988). "Mesoaortic compression of the left renal vein (the so-called nutcracker syndrome): repair by a new stenting procedure". Journal of Vascular Surgery. 8 (4): 415—21. doi:10.1016/0741-5214(88)90104-8. PMID 3172376.
- ↑ 1 2 3 4 5 6 7 8 9 White JM, Comerota AJ (April 2017). "Venous Compression Syndromes". Vascular and Endovascular Surgery. 51 (3): 155—168. doi:10.1177/1538574417697208. PMID 28330436. S2CID 35732843.
- ↑ 1 2 Hilgard P, Oberholzer K, Meyer zum Büschenfelde KH, Hohenfellner R, Gerken G (July 1998). "[The "nutcracker syndrome" of the renal vein (superior mesenteric artery syndrome) as the cause of gastrointestinal complaints]". Deutsche Medizinische Wochenschrift (нем.). 123 (31—32): 936—40. doi:10.1055/s-2007-1024101. PMID 9721569. S2CID 260109669.
- ↑ 1 2 3 4 5 6 Gulleroglu K, Gulleroglu B, Baskin E (November 2014). "Nutcracker syndrome". World Journal of Nephrology. 3 (4): 277—81. doi:10.5527/wjn.v3.i4.277. PMC 4220361. PMID 25374822.
- ↑ Little AF, Lavoipierre AM (June 2002). "Unusual clinical manifestations of the Nutcracker Syndrome". Australasian Radiology. 46 (2): 197—200. doi:10.1046/j.1440-1673.2001.01037.x. PMID 12060163.
- ↑ 1 2 Mohammadi A, Mohamadi A, Ghasemi-Rad M, Mladkova N, Masudi S (August 2010). "Varicocele and nutcracker syndrome: sonographic findings". Journal of Ultrasound in Medicine. 29 (8): 1153—60. doi:10.7863/jum.2010.29.8.1153. PMID 20660448. S2CID 11969637.
- ↑ 1 2 3 4 Orczyk K, Wysiadecki G, Majos A, Stefańczyk L, Topol M, Polguj M (2017). "What Each Clinical Anatomist Has to Know about Left Renal Vein Entrapment Syndrome (Nutcracker Syndrome): A Review of the Most Important Findings". BioMed Research International. 2017: 1746570. doi:10.1155/2017/1746570. PMC 5742442. PMID 29376066.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 Ananthan K, Onida S, Davies AH (June 2017). "Nutcracker Syndrome: An Update on Current Diagnostic Criteria and Management Guidelines". European Journal of Vascular and Endovascular Surgery (англ.). 53 (6): 886—894. doi:10.1016/j.ejvs.2017.02.015. PMID 28356209.
- ↑ Ahmed K, Sampath R, Khan MS (April 2006). "Current trends in the diagnosis and management of renal nutcracker syndrome: a review". European Journal of Vascular and Endovascular Surgery. 31 (4): 410—6. doi:10.1016/j.ejvs.2005.05.045. PMID 16431142.
- ↑ Rudloff U, Holmes RJ, Prem JT, Faust GR, Moldwin R, Siegel D (January 2006). "Mesoaortic compression of the left renal vein (nutcracker syndrome): case reports and review of the literature". Annals of Vascular Surgery. 20 (1): 120—9. doi:10.1007/s10016-005-5016-8. PMID 16374539. S2CID 45878200.